膝の痛み・関節痛でお悩みの方へ
うなやま整形外科の膝治療コース
| 治療効果最大化コース | 最短!最速!コース | 信頼と実績コース | お試しコース | 保険診療コース | |
|---|---|---|---|---|---|
| 治療内容 | PFC-FD™ 2.0 オーソモレキュラー 栄養指導サプリメント |
PFC-FD™ 2.0 | PFC-FD™ | PDF-FD | リハビリ ヒアルロン酸注射 など |
| こんな方に! | 再生医療と栄養療法を 同時にやりたい方! |
従来のPFC-FDより 高い効果を試したい方 |
とにかく早く痛みを 取りたい方! |
お試しでやりたい方 | 保険内でおさめたい方 |
| メリット | PFC-FDの効果と 合わせて栄養面で 身体の内側から改善可能 |
PFC-FDの進化バージョン より高い抗炎症効果や 組織修復作用が 期待される |
実績No. 1 (8割の方が効果を実感) 抗炎症効果が非常に高い 理学療法との併用で より高い効果あり |
新しい治療として 注目度が上がっている 自己血液のみで加工 するため100%無添加 比較的安価 |
保険内で治療可能 |
| デメリット | コスト大 | 当院での実績が少ない | 特になし | 当院での実績が少ない | 注射のみでは 根本改善にならない 治療が長期に渡る 場合あり |
| 副作用 | 投与時〜1週間程度の 炎症症状あり |
投与時〜1週間程度の 炎症症状あり |
投与時〜1週間程度の 炎症症状あり |
投与時〜1週間程度の 炎症症状あり |
注射後の疼痛が まれにあり |
| 治療回数 | 再生医療:1〜3回 栄養指導:1回〜 |
1〜3回 | 1〜3回 | 1〜3回 | 状態により異なる |
| 予算目安 | 498,000円 | 234,000円 | 151,000円 | 130,000円 | 3,600円/月 (週1回通った場合) |
先ずはご相談ください
| 医院名 | うなやま整形外科 |
|---|---|
| 電話番号 | 045-370-6800 |
| 住所 | 〒240-0054 神奈川県横浜市保土ヶ谷区西谷4-5-1 |
| アクセス | 相鉄線西谷駅から徒歩5分 |
| 受付時間 | 9:00~12:00 / 15:00~18:00 ※水曜・土曜は 9:00~12:00 ※日曜祝日は休診 |
世界でもトップレベルの長寿国である日本では、ご高齢の方も、サポートや支援を必要とせずに生活していく健康寿命・シニアライフへの関心が高まっています。
整形外科においては、歩行時の痛みや登り坂、階段の昇り降りを気にせずに出かけられることを目的とした、QOL(生活の質)向上のための診察・治療を行っております。
平成21年に東京大学大学院医学系研究科(吉村典子特任教授ら)では、変形性膝関節症の有病率が全国で推計2500万人、国民(全年齢層)の5人に1人とのデータが発表されました。
また、女性は男性に比べておよそ1.5倍多いという調査結果が示されました。
変形性膝関節症の治療を受けている患者数は、約800万人と推定されています。これからますます高齢化が進む日本では、変形性膝関節症の患者数は増加していくと考えられます。
変形性膝関節症の有病率
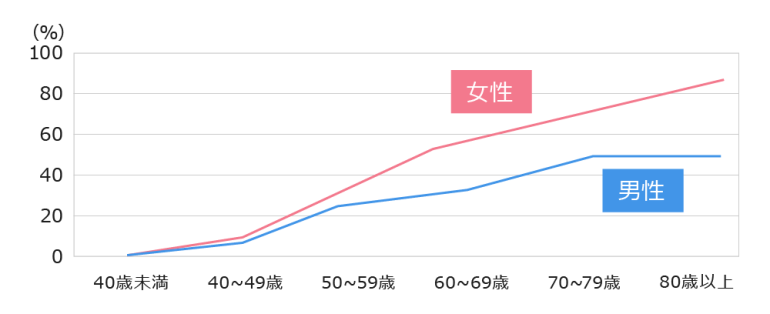
※東京大学の吉村典子教授らによる研究(平成24年)から
ひざに痛みを感じはじめた年齢
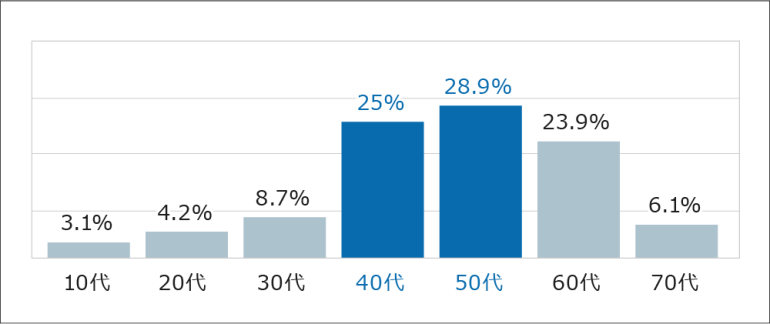
*1参考:吉村ら J Bone Miner Metabol 27, 620-628, 2009
*2参考:科研製薬株式会社・生化学工業株式会社:「ひざの痛みと対処法に関するアンケート調査」より(有効回答=800)
膝関節痛・変形性膝関節症とは
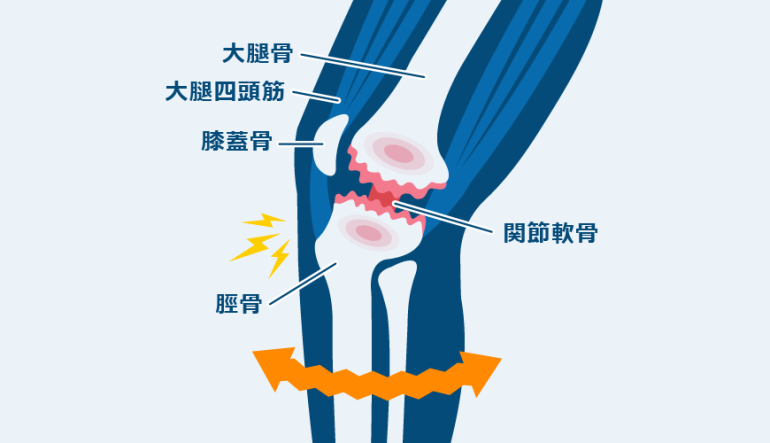 変形性膝関節症は、ひざの関節にある軟骨部分が年齢と共に少しずつすり減り、骨同士が直接触れ合うことで歩行時などに痛みが起こる膝関節の疾患です。
変形性膝関節症は、ひざの関節にある軟骨部分が年齢と共に少しずつすり減り、骨同士が直接触れ合うことで歩行時などに痛みが起こる膝関節の疾患です。
変形性膝関節症の原因は、加齢や体重の増加、筋肉の衰えなど様々です。初期は、膝の痛みや膝に水が溜まるという症状が現れます。特に、歩行時や階段の昇り降り、立ち上がる際などに膝に痛みが起こり、少し休めば痛みが収まるのが特徴です。膝関節の痛みをそのまま放置していると、膝関節の軟骨がすり減り、半月板の変性や断裂、骨の変形・変性などが生じ、慢性的な関節炎が起こる恐れがあります。炎症が続くと、関節液が過剰に分泌され関節水腫になる場合があります。関節変形が進行していくと、歩行障害や関節可動域が制限されることで日常生活に支障をきたすようになります。
以下のセルフチェックに一つでも当てはまる項目がある方は、整形外科を受診しましょう。
変形性ひざ関節症セルフチェック
- 立ち上がる際、膝が痛む
- 膝を伸ばしたり曲げたりすると音がする
- 階段の昇り降りが辛く感じる
- 膝がガクガクする
- 階段を降りるとき、急に膝の力が抜ける
- 左右の膝の形が異なる
- 正座ができない
- 正座をしていると痛みですぐに脚を崩す
- 膝が腫れている
- 座っているときに脚を伸ばすと真っすぐにならない
- 両足を揃えて真っすぐ立つと、膝同士の間に握りこぶし1つ以上隙間が開く
- 長時間歩いていると膝が痛くなる
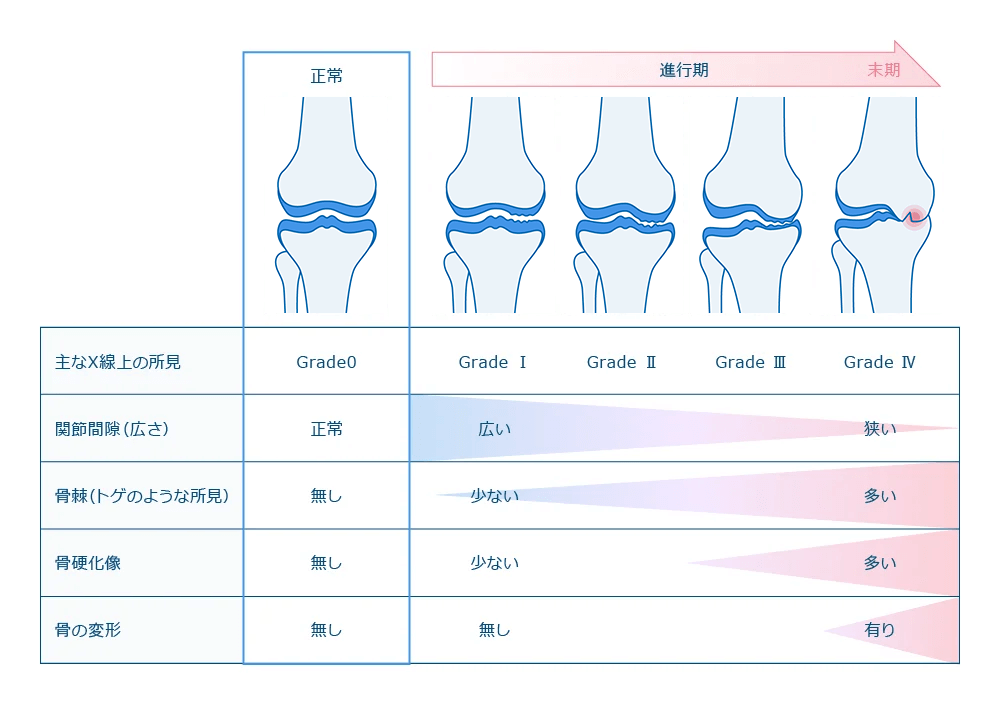
変形性膝関節症の進行度
グレード0
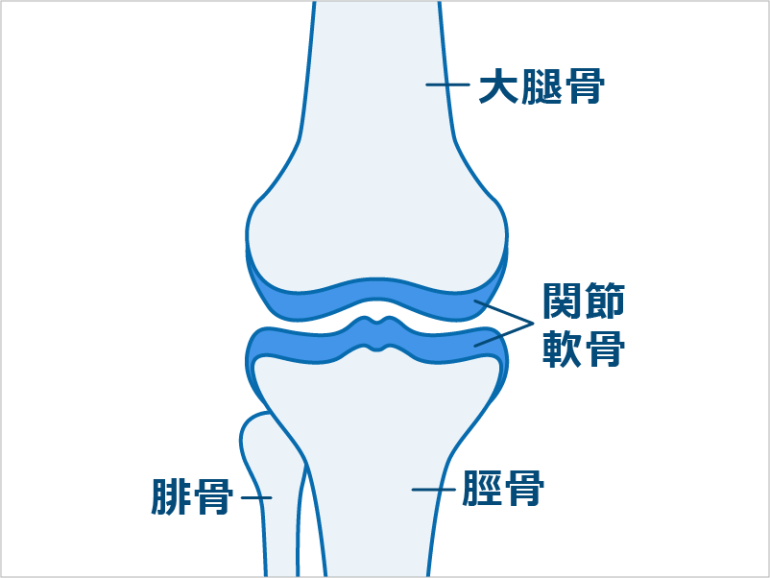 大腿骨と脛骨の隙間は正常であり、関節軟骨のすり減りは無く、骨の先端に骨棘などがみられない状態です。
大腿骨と脛骨の隙間は正常であり、関節軟骨のすり減りは無く、骨の先端に骨棘などがみられない状態です。
グレード1
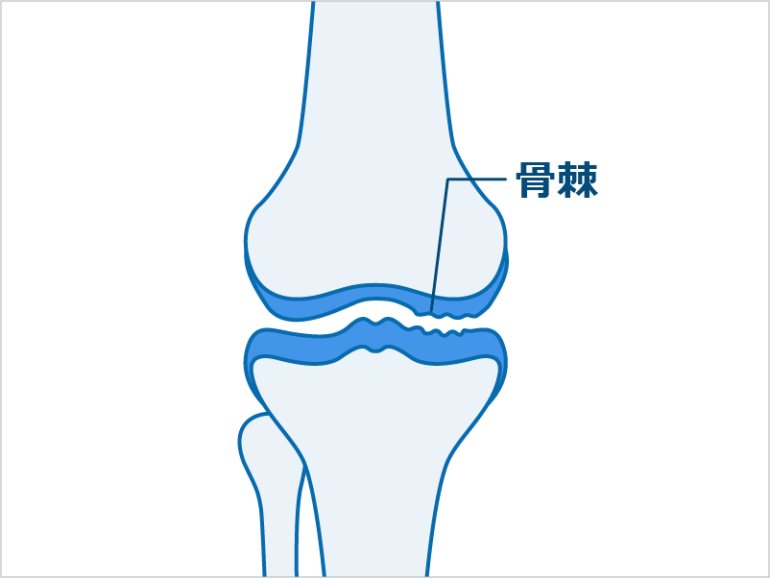 大腿骨と脛骨の隙間は、正常範囲でグレード0とほぼ変わらないが、わずかに骨の先端に骨棘が疑われる状態です。
大腿骨と脛骨の隙間は、正常範囲でグレード0とほぼ変わらないが、わずかに骨の先端に骨棘が疑われる状態です。
グレード2
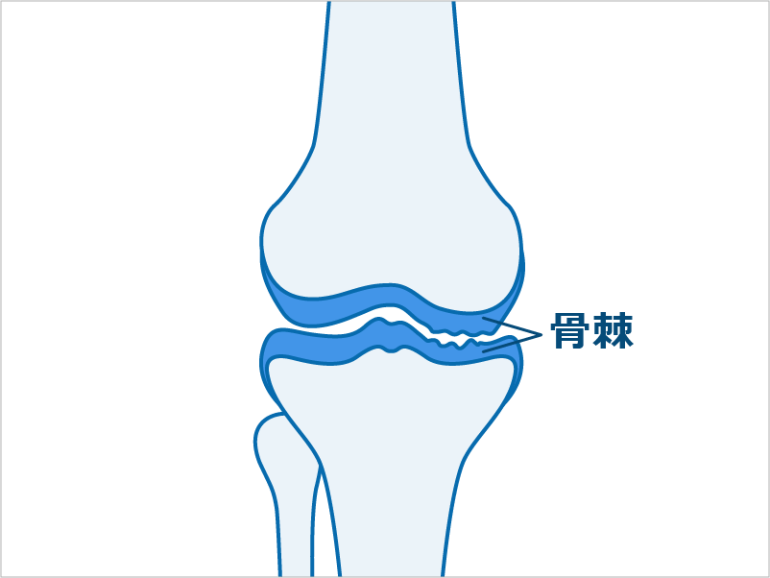 大腿骨の内側と脛骨の隙間が少し狭くなって、骨棘がグレードに比べて進行しています。
大腿骨の内側と脛骨の隙間が少し狭くなって、骨棘がグレードに比べて進行しています。
グレード3
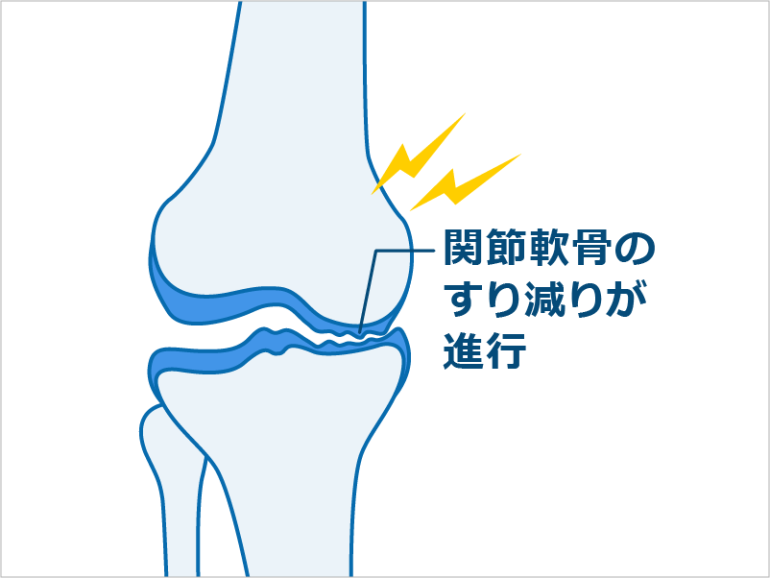 大腿骨の内側と脛骨の隙間は、かなり狭くなっています。関節軟骨のすり減りが進行している状態です。
大腿骨の内側と脛骨の隙間は、かなり狭くなっています。関節軟骨のすり減りが進行している状態です。
グレード4
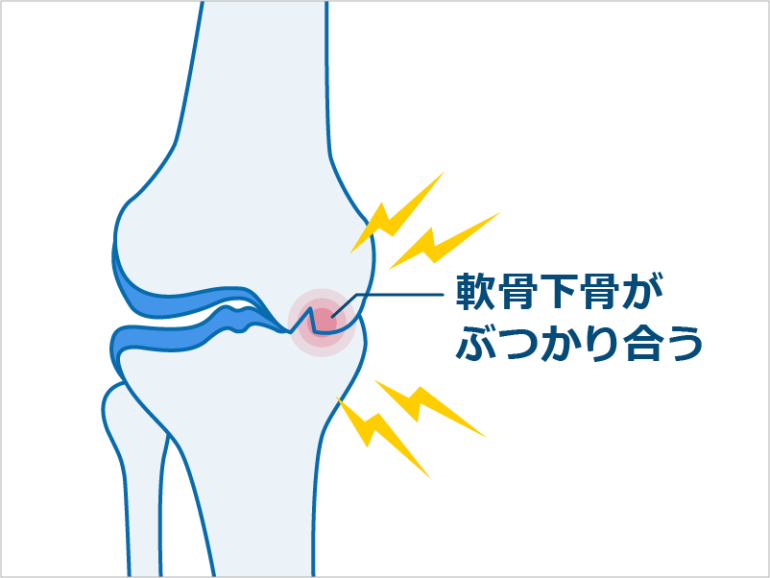 大腿骨の内側と脛骨に隙間が無く骨同士が直接触れ合っている状態です。関節軟骨は消失して、膝関節の変形が進んでいます。
大腿骨の内側と脛骨に隙間が無く骨同士が直接触れ合っている状態です。関節軟骨は消失して、膝関節の変形が進んでいます。
変形性膝関節症の初期は、関節軟骨のすり減りやわずかに骨棘がレントゲン状で確認することができます。進行して中期になると大腿骨の内側や外側の半月板の軟骨も摩耗して骨と骨の隙間が無くなっていきます。末期に入ると、軟骨は完全に消失し半月板が壊れて骨自体も変形していきます。上記は、進行の度合いをイラストをもとにグレード別に表したものになります。また、K-L(Kellgren-Lawrence)分類というレントゲンの所見から、変形性膝関節症の進行度を図ることができます。グレード0は、正常な膝関節で数字が上がるごとに重症となっていきます。
気になる症状が有る場合は、なるべく早めに整形外科で検査を受けて適切な治療を行うことが大切です。
変形性膝関節症のX線による重症度分類 KL(Kellgren-Lawrence)分類
保険治療で行う変形性膝関節症の治療
運動療法
膝関節周りを中心とした筋力トレーニングや、関節可動域訓練を行いながら変形性膝関節症の進行を抑えていきます。
物理療法
膝関節に温熱療法や冷療法を行い関節炎による痛みを和らげます。
装具療法
変形などによって不安定になった膝の補強やサポートを目的としたサポーターを使用します。膝関節への負担を減らしながら進行を抑制していきます。
消炎鎮痛薬治療
膝関節の痛みがひどい方は、痛み止めの処方を行います。痛みを抑える飲み薬、貼り薬、スプレー、塗り薬など様々な方法からお選びいただけます。
痛みを抑える代表的なものは、ロキソニン®やセレコックス®、モーラステープ®、ボルタレンゲル®などがあります。
痛みを取り除くために用いられますが、変形性膝関節症そのものを改善する効果はありません。また、飲み薬などにはアレルギーや胃痛が起こる可能性もあります。貼り薬や塗り薬も、頻繁に使用することで皮膚かぶれを起こすことがあります。
ヒアルロン酸の関節腔内注射
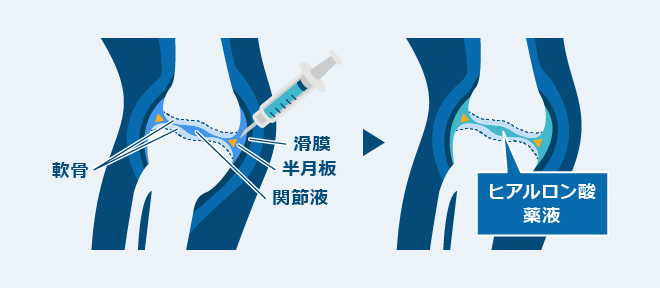 ヒアルロン酸注射療法は、消炎鎮痛薬と並び多くの症例で行われています。膝関節の関節液と類似した成分の液体を補填することで、潤滑油として軟骨のすり減りを軽減することができます。
ヒアルロン酸注射療法は、消炎鎮痛薬と並び多くの症例で行われています。膝関節の関節液と類似した成分の液体を補填することで、潤滑油として軟骨のすり減りを軽減することができます。
なお、ヒアルロン酸注射は体内で成分が吸収されていくため定期的に治療を行う必要があります。
この治療法は、痛みを抑えることが目的であり、すり減った軟骨の修復作用はありません。膝関節の炎症が治まったり、症状の進行を抑えるといった効果はありません。
手術治療
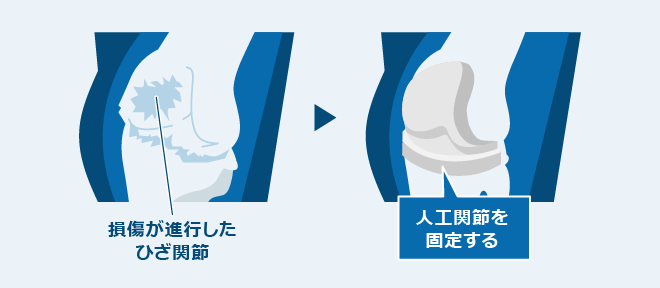 進行した変形性膝関節症の場合は、手術を検討いたします。 人工膝関節全置換術(TKA: toal knee arthroplasty)や単顆置換術(UKA: unicompartmental knee arhroplasty)などが標準的な治療法です。 一部大学病院では、人工関節の位置や向きを1mm単位で調整ができる精度の高いロボット支援人工膝関節全置換術が近年行われています。また、従来の手術では前十字靱帯を切離す必要がありましたが、温存する手術も行われるようになりました。
進行した変形性膝関節症の場合は、手術を検討いたします。 人工膝関節全置換術(TKA: toal knee arthroplasty)や単顆置換術(UKA: unicompartmental knee arhroplasty)などが標準的な治療法です。 一部大学病院では、人工関節の位置や向きを1mm単位で調整ができる精度の高いロボット支援人工膝関節全置換術が近年行われています。また、従来の手術では前十字靱帯を切離す必要がありましたが、温存する手術も行われるようになりました。
若い世代の場合、関節のアライメントを保つ高位脛骨骨切り術(high tibial osteotomy : HTO)を行う場合があります。
※注意事項:
手術治療は、1~2週間の入院を必要とします。術後は、しばらくの間痛みが伴い、リハビリが必要となります。また、手術による合併症として血栓、塞栓、人工物感染などのリスクを伴います。
人工関節は、脱臼や摩耗、ゆるみなどが起こる可能性もあり、耐久年数も15年ほどといわれています。
変形性膝関節症の再生医療
保険診療の範囲で行う治療法は、いずれも症状の進行を止める作用はありません。手術は根本的な解決法ではありますが、長い入院やリハビリ生活を必要とし、合併症などのリスクも伴います。 近年、変形性膝関節症の治療法として新たに登場した再生医療は、損傷を受けた軟骨や靱帯の修復と炎症を鎮める効果があります。
PFC-FD™療法
PFC-FD™療法は、①炎症を鎮める、②自己修復を促進する、③コラーゲン産生を促進する、という3つの働きをもつ再生医療です。PFC-FD™は、血小板由来因子濃縮物を遠心分離などの処理で凍結乾燥させたもので、PRPの2倍の成長因子が含まれています。生理食塩水で溶かしてから体内へ注入していきます。
PRP療法
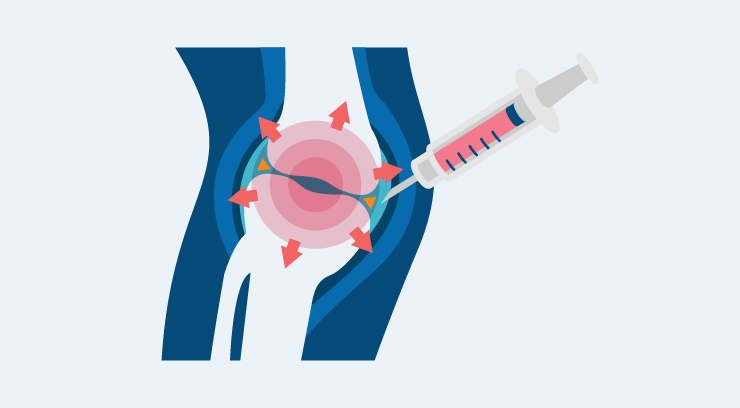
自己血液を遠心分離の処理を施して血小板を多く含んだ血漿を抽出して、患部に注入する再生医療です。血小板が持つ組織を治癒させる能力を最大限に活用した治療法です。
培養脂肪幹細胞
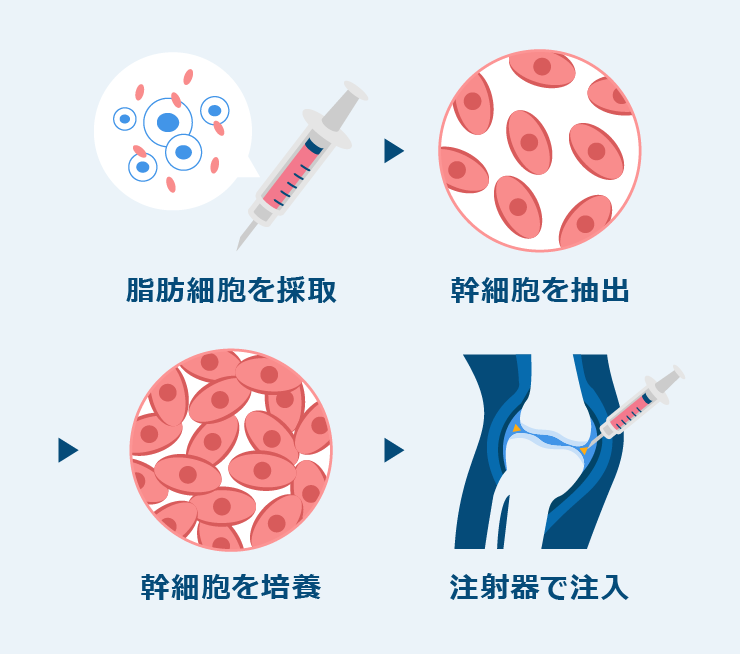
患者様ご自身の皮下脂肪から脂肪組織内にある幹細胞を少量採取して培養して患部に注入する治療法です。約20mlの少量の脂肪を採取して3週間ほどかけて培養して凍結保存します。
再生医療・自費診療の注意事項
再生医療は、保険適用外となりますので予めご了承ください。
標準的な治療(保険適用の治療)とは違うことを理解した上で選択するようにしてください。
臨床研究中の段階のため、効果や適応には個人差があります。
一定の期間、治療を続けても効果が得られない場合は、標準治療を行うことを検討します。
自己治癒力を活性化させる働きにより、注射をしてから数日は患部に腫れや痛みが起こる場合があります。痛みや腫れは自然に消失していきます。
ステロイドを継続的に用いた治療を行っている方には、PFC-FD™療法はお勧めできません。